Erika Bussetti
Chi sono, quanto spendono e come influenzano le decisioni europee: il modello sistemico di EFPIA e il caso IMI
Quanto pesa Big Pharma sulle decisioni della Commissione europea? Se da una parte l’emergenza pandemica ha ricordato l’importanza della ricerca farmaceutica, dall’altra ci ha aperto gli occhi sui rapporti pubblico/privato nella sanità: situazione disastrosa dei sistemi sanitari, privatizzazioni, vaccini, brevetti. E non solo a livello nazionale e locale, poiché poche cose ci hanno fatto ragionare in termini globali quanto il Covid-19. Dopo aver analizzato l’OMS (struttura, dinamiche e profitti delle realtà private all’interno dell’Organizzazione Mondiale della Sanità [1]), ora indaghiamo l’Europa. Numeri alla mano, vediamo i principali meccanismi di influenza penetrati a Bruxelles e analizziamo un caso emblematico: l’IMI.
Ue, lobby e Big Pharma: chi sono?
Da anni il Corporate Europe Observatory (CEO) monitora l’attività delle lobby della grande industria farmaceutica, ma anche di quella agro-alimentare, finanziaria e legata all’emergenza climatica, presso la Commissione europea. In un rapporto dello scorso 7 maggio 2021 (2), che ha preso avvio da un’indagine sulla moratoria temporanea dei brevetti dei farmaci anti-Covid, CEO denuncia e documenta lo stretto rapporto della Ue con Big Pharma e l’incremento della spesa per l’attività di lobby da parte di quest’ultima. Chiaramente non si tratta di dinamiche nate ora, con l’emergenza sanitaria, anche se di certo la pandemia ha mostrato in modo più eclatante i retroscena e il modus operandi del sistema.
Per avere un primo quadro della situazione, basta vedere i dati dell’attività di lobby di Big Pharma e il numero di riunioni dichiarate tra i Commissari europei e i rappresentanti delle grandi industrie farmaceutiche. Per la nostra indagine ci siamo soffermati in particolare sugli ultimi sei anni (2015-2020), in modo da stilare una classifica delle principali aziende farmaceutiche presenti con uffici e personale a Bruxelles (vedi Tabella a pag. 33).
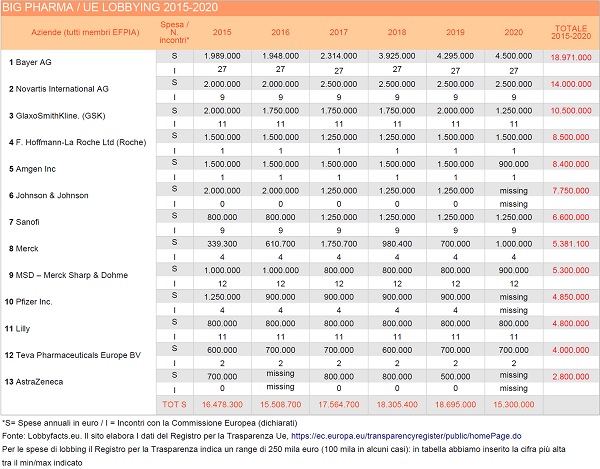
Tutte le imprese citate sono membri di EFPIA (European Federation of Pharmaceutical Industries and Associations) (3). Si tratta del principale gruppo di pressione del settore farmaceutico e vede tra i suoi membri le più grandi e potenti corporation mondiali: Bayer, GlaxoSmithKline (GSK), Pfizer, AstraZeneca, Johnson & Johnson, Novartis, Sanofi e Roche, solo per citare le più note. L’associazione riunisce infatti ben 39 aziende, 36 associazioni nazionali, 14 PMI (piccole-medie imprese ) e 35 partner per la ricerca (4). L’attività di lobbing promossa da EFPIA si somma alla pressione esercitata singolarmente da ciascuna azienda iscritta a EFPIA, garantendo ulteriori vantaggi al settore e ‘guidando’ la Commissione Ue nelle sue decisioni. Lo abbiamo visto bene nella gestione dei contratti per la fornitura di vaccini anti-Covid – privi addirittura di penali in caso di mancato rispetto del contratto stesso – ma come dicevamo la dinamica non è legata al caso specifico, bensì sistemica.
Quanto spendono?
In Tabella troviamo dunque ai primi posti i grandi nomi del settore internazionale farmaceutico, con Bayer in testa, grazie a un ammontare di spesa di 19 milioni di euro negli ultimi sei anni. A seguire, tra le più conosciute e/o legate ai vaccini anti-Covid, Novartis (14 milioni) e poi Johnson & Johnson (quasi 8 milioni), Sanofi (6,6 milioni), Pfizer (quasi 5 milioni) e AstraZeneca (2,8 milioni). Teniamo presente però che alcuni dati di quest’ultima (come di Pfizer e di Johnson & Johnson) sono mancanti dall’EU Transparency Register, quindi la somma sul totale dei sei anni non è completa e fa scendere le tre società nella nostra classifica.
Quello che si evince inoltre è che ogni anno l’ammontare della spesa complessiva, relativa a tutte le aziende del settore, si fa più ingente. Singolarmente Bayer è il caso più clamoroso: è passata da 2 milioni di euro nel 2015 a 4,5 milioni nel 2020. Ma è tutta Big Pharma a spendere sempre di più in lobbing: già nel 2015 (5) CEO denunciava come la spesa dichiarata dalle principali aziende farmaceutiche iscritte al Registro per la Trasparenza, meglio noto come Registro delle Lobby, fosse fortemente aumentata tra il 2012 e il 2015, passando da 8,3 milioni di euro a poco meno di 15 milioni (al 4 maggio 2015). Quasi 6,6 milioni in più e solo prendendo in considerazione le prime 10 aziende top spender.
Non è difficile concludere che ‘investimenti’ così importanti debbano avere un ritorno, ma quello che spesso sfugge o viene ben mascherato da false narrazioni è che gli obiettivi politici della Commissione e quelli economici di Big Pharma difficilmente possono coincidere. Lo analizzeremo meglio tra poco prendendo in esame il caso emblematico di IMI (Innovative Medicines Initiative), un partenariato pubblico-privato miliardario tra Commissione Ue e EFPIA.
Gli incontri a porte chiuse
L’altro dato inserito in Tabella riguarda gli incontri annuali dichiarati tra i Commissari europei e i lobbisti di Big Pharma. Come si vede i numeri sono anomali. In alcuni casi, come Bayer, si dichiarano numerosi incontri (una media di due al mese), ma consideriamo che Bayer esercita pressioni anche su questioni come i pesticidi e altre sostanze chimiche, oltre che sui prodotti farmaceutici. Altri protagonisti come Roche, Johnson & Johnson o AstraZeneca ne dichiarano uno all’anno o addirittura nessuno. Il che sembrerebbe abbastanza sospetto a fronte degli ingenti importi spesi per essere fisicamente presenti a Bruxelles. La cosa non deve stupire, però, perché non tutti gli incontri vengono registrati, soprattutto se si ha già un pass di accesso al Parlamento europeo, come è il caso di molti lobbisti, e in generale risulta impossibile, di fatto, controllare la veridicità dei dati inseriti nel Registro delle Lobby. È il problema della mancanza di trasparenza denunciato da anni da CEO e dallo stesso Ombudsman europeo (6).
Nel report CEO sopra citato emerge inoltre che per il caso Covid i Commissari Ue si sono incontrati quasi esclusivamente con i lobbisti di Big Pharma, mentre gli incontri con le ONG e le associazioni di tutela dei diritti alla salute sono stati più spesso cancellati. Non solo, perché molti degli incontri con i rappresentanti dei colossi farmaceutici sono avvenuti a porte chiuse, con esplicita richiesta di riservatezza.
Il caso IMI
Che gli interessi economici orientati al profitto di Big Pharma siano diventati parte integrante della politica sanitaria della Ue emerge anche dal caso emblematico di IMI (Innovative Medicines Initiative) (7), un partenariato pubblico-privato miliardario tra la Commissione e EFPIA. La premessa la dice già lunga: perché fare un partenariato con la più grande associazione di lobbisti del settore farmaceutico? L’obiettivo dichiarato è quello di migliorare la salute dei cittadini accelerando lo sviluppo e l’accesso a farmaci innovativi, in particolare nelle aree in cui vi è un’esigenza sanitaria o sociale insoddisfatta. La retorica fuorviante è sempre la stessa: accesso a farmaci di ultima generazione e necessità di fare ricerca sanitaria a favore delle categorie più deboli e dei Paesi più poveri. Ma vediamo di cosa si tratta in realtà.
Il primo partenariato IMI è durato dal 2008 al 2013 ed è stato rinnovato come IMI2 per il periodo 2014-2020; il prossimo dovrebbe rientrare nel programma quadro di ricerca della Ue (Orizzonte Europa) 2021-2027. Il bilancio IMI1 è stato di 2 miliardi di euro (1 miliardo di finanziamenti pubblici dell’Unione e 1 miliardo dalle società EFPIA); l’IMI2 invece ha ricevuto 3,2 miliardi di euro: 1,6 miliardi erano finanziamenti Ue, mentre l’EFPIA si è impegnata a contribuire con 1,4 miliardi in donazioni, servizi e beni, ma non con denaro.
I contributi per la ricerca di IMI sono destinati a università, organizzazioni e piccole-medie imprese del settore farmaceutico, anche attraverso subappalti delle grandi industrie legati a sperimentazioni cliniche: si tratta di non poco denaro pubblico che, pur non finendo direttamente nelle tasche di Big Pharma, porta profitti agli associati EFPIA, essendo le aziende a guadagnare dai risultati di tali ricerche.
Il meccanismo sistemico alla base di questa collaborazione tra pubblico e privato è stato infatti denunciato in un report di CEO (8), nel quale si dimostra che, tramite l’IMI, “in nome dell’innovazione nella ricerca sanitaria”, la Ue ha destinato 2,6 miliardi di euro per il periodo 2008-2020: tali investimenti tuttavia non hanno inciso in modo significativo in quelle aree di ricerca in cui sarebbero invece urgentemente necessari finanziamenti pubblici, afferma CEO, citando per esempio la preparazione a lungo termine per le epidemie (comprese quelle causate dai coronavirus), l’HIV/AIDS e le malattie tropicali legate alla povertà. Il mancato obiettivo si deve al fatto che la partnership ha invece utilizzato il budget per finanziare per lo più progetti in aree più redditizie, dal punto di vista economico, per l’industria farmaceutica.
Esattamente la stessa logica che abbiamo visto per l’OMS (9), dove i privati finanziano l’Organizzazione Mondiale della Sanità, sotto forma di beneficenza detassata, vincolando i versamenti in settori e programmi da cui poi traggono profitti. Nel caso IMI, invece, si usano direttamente fondi pubblici, grazie alla formula del partenariato, per investire ancora una volta in progetti che si dimostrano redditizi per Big Pharma invece che rispondenti a reali esigenze di salute pubblica. La mancata trasparenza, l’imposizione decisionale dei grandi colossi sulle piccole aziende, fondazioni o associazioni indipendenti beneficiarie dei fondi di ricerca finisce dunque per favorire i primi nei singoli progetti di partenariato finanziati da IMI.
L’Istituto Mario Negri e IMI
È stato il caso per esempio dell’Istituto Mario Negri, nota fondazione italiana di ricerca medica indipendente e senza scopo di lucro, che nel 2013 si è vista costretta ad abbandonare il progetto IMI “Combacte” per la ricerca sulla resistenza antimicrobica, a causa di “un livello di controllo e segretezza inappropriato per un progetto in parte finanziato con denaro pubblico”. Silvio Garattini, fondatore e presidente dell’Istituto Negri, all’epoca a capo del team italiano del progetto, dichiarò che l’Istituto “avrebbe dovuto chiedere il permesso a GSK – il colosso farmaceutico GlaxoSmithKline – per accedere ai dati del suo stesso studio e che GSK si riservava il diritto di bloccare la pubblicazione dell’analisi di quei dati in qualsiasi momento dopo il completamento dello studio” (10).
Ecco dunque come la ricerca finisce per essere manovrata da Big Pharma anche nei casi di partenariato pubblico, determinandone cioè i programmi, la progettazione degli studi (comprese le scelte dei farmaci di confronto, come nel caso del Negri) e l’accesso ai dati clinici. Un problema non solo per le fondazioni e associazioni indipendenti che fanno affidamento sui fondi pubblici per fare ricerca, ma chiaramente anche per la salvaguardia e il miglioramento della sanità pubblica.
Quel che agisce a Bruxelles è dunque un sistema che spende milioni, si muove in incontri a porte chiuse e tramite società di consulenza assunte ad hoc e partecipa alla stesura di regolamenti, leggi, accordi e contratti. A oggi si calcola una spesa stimata totale, solo delle lobby farmaceutiche, di 36 milioni di euro l’anno, di cui – come si evince dai totali in Tabella – il 50% circa fa capo alle prime 13 aziende top spender. Se si considera poi l’incremento di spesa del 20% nel 2020 – anno della pandemia – da parte di EFPIA (fino a 5,5 milioni di euro rispetto a 4,6 milioni del 2019) (11) è chiaro quanto gli interessi privati di Big Pharma riescano a entrare nelle decisioni della Commissione Ue. E non da oggi, come la ricerca costante di CEO e la nostra indagine qui testimoniano. Una strada tutta in salita quella per la costruzione di un sistema sanitario pubblico migliore.
1) Cfr. Erika Bussetti, OMS. La salute globale che piace ai ricchi. Profitti con la beneficenza, Paginauno n. 72/2021
2) https://corporateeurope.org/en/2021/05/commissions-pharma-echo-chamber
4) https://ec.europa.eu/transparencyregister/public/consultation/displaylobbyist.do?id=38526121292-88
6) L’Ombudsman (o Mediatore) europeo è una carica istituzionale eletta dal Parlamento europeo ed è la figura che riceve le denunce di qualsiasi cittadino, persona fisica o giuridica che risieda in uno Stato membro della Ue, riguardanti casi di cattiva amministrazione nell’azione delle istituzioni, degli organi e degli organismi dell’Unione Europea. A titolo di esempio, cfr. Giovanna Cracco, Thank you for smoking. Unione europea e Big Tobacco, Paginauno n. 48/2016
8) https://corporateeurope.org/en/in-the-name-of-innovation
9) Cfr. Erika Bussetti, art. cit.
10) Garattini, Bertele, Bertolini, “A failed attempt at collaboration”, in BMJ 2013. https://www.researchgate.net/publication/256448654_A_failed_attempt_at_collaboration